Wochenrückblick KW 23
Rückblick auf Kalenderwoche 23
Für den Zeitraum vom 1. bis 8. Juni 2015 hat biotechnologie.de für Sie die wichtigsten Nachrichten aus der Biotech-Branche zusammengestellt.
Molekulares Radar für HIV entdeckt
-
 <ic:message key='Bild vergrößern' />
<ic:message key='Bild vergrößern' />
- Zwei HI-Viren außerhalb der Zelle (grün) Quelle: PEI
Dem Ziel, die körpereigene Abwehr bei HIV-Infizierten zu stärken, ist ein deutsch-amerikanisches Forscherteam einen Schritt näher gekommen. Sie identifizierten ein Eiweißmolekül, das Spuren des HI-Virus in Zellen erkennt und die Immunreaktion auslöst.
Das Immunsystem ist gegen Eindringlinge wie Viren oder Bakterien grundsätzlich gewappnet. Bestimmte Immunzellen – sogenannte dendritische Zellen – sind hier ständig auf Streife, um Fremdkörper aufzuspüren und eine Immunantwort auszulösen. Bekannt ist, dass die Immunpolizei auf diese Weise auch die Hauptschuldigen der Immunschwächekrankheit AIDS – die HI-Viren – identifiziert. Wie sie diese als Eindringlinge erkennt, das allerdings war bisher unklar. Nun haben Forscher vom Paul-Ehrlich Institut gemeinsam mit Kollegen aus den USA das Rätsel gelöst. Wie das Team um Renate König im Fachjournal Cell (2015, Online-Veröffentlichung) berichtet, spielt hierbei das Eiweiß Polyglutamin-Bindungsprotein 1 (PQBP1) eine wichtig Rolle.
| Mehr auf biotechnologie.de |
News: Zellversteck von HIV aufgespürt |
„Wir haben mit PQBP1 einen wichtigen Rezeptor identifiziert, der die Wahrnehmung des HIV-1 durch die Zelle und das Immunsystem vermittelt", sagt Renate König. Ihre Untersuchungen ergaben, dass dieses Protein ganz spezifisch retrovirale DNA in befallenen Wirtszellen erkennt und bindet. Die Erbinformation von Retroviren, zu denen auch die HI-Viren zählen, liegt normalerweise als RNA vor. Bevor sie ins Genom der Wirtszelle integriert werden kann, muss sie erst in DNA umgeschrieben werden. PQBP1 erkennt diese DNA und bindet an sie. Aber nicht nur das. Das Erkennungsmolekül bindet zudem an ein weiteres Protein, die sogenannte zyklische GMP-AMP-Synthase (cGAS). Bisher hatte man angenommen, dass cGAS alleine in der Lage ist, fremde DNA zu erkennen. Jetzt steht fest: Erst durch diese Verbindung kann cGAS eine Signalkette anschalten, die das angeborene Immunsystem und im weiteren das spezifische Immunsystem aktiviert. Ohne PQBP1 können die dendritischen Zellen das HI-Virus nicht erkennen. Die Forscher hatten dafür Blutproben von Patienten untersucht, die unter der seltenen neurodegenerativen Erkrankung, dem Renpenning-Syndrom, leiden. Hier ist das Gen für PQBP1 mutiert und das Protein daher nicht funktional. Bei den Immunzellen dieser Patienten konnte daher die retrovirale DNA nicht an das Protein binden, sodass auch die Weiterleitung über cGAS ausblieb. „Ein Anschalten dieses Mechanismus durch einen Verstärkerstoff könnte möglicherweise die Immunantwort gegen HIV im Körper verbessern und damit im Rahmen einer Immuntherapie eingesetzt werden", sagt König. Sollte es den Forschern gelingen, mithilfe eines Impfstoffes diese Reaktion noch zu verstärken, könnte dies eine Möglichkeit sein, eine körpereigene Abwehr gegen den HI-Virus zu bilden.
© biotechnologie.de/bb
Der Weg zur Leberzelle: Zelltypen im Vergleich
-
 <ic:message key='Bild vergrößern' />
<ic:message key='Bild vergrößern' />
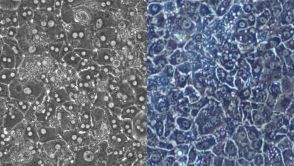
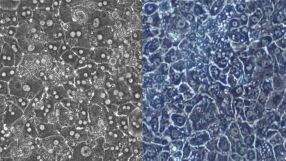
- Links: Leberzellen (Hepatozyten), rechts: hepatozytenähnliche Zellen. Mit bloßem Auge sind die Unterschiede kaum erkennbar. Ein neues statistisches Verfahren zeigt nun die genetische Ähnlichkeit. Quelle: IfADo / University of Edinburgh
Wie wird eine Stammzelle schrittweise zu einer ausgereiften Leberzelle? Dortmunder Forscher haben nun eine Methode entwickelt, mit der sich Zelltypen einer Entwicklungsphase genau zuordnen und vergleichen lassen.
Stammzellen sind die biologischen Triebfedern der Regeneration, durch sie kann sich der menschliche Organismus ein Leben lang erneuern. Die Eigenschaft von pluripotenten Stammzellen, sich in jede beliebe Körperzelle zu verwandeln, macht Stammzellen sie zu Hoffnungsträgern der Medizin. Wissenschaftler am Leibniz-Institut für Arbeitsforschung an der TU Dortmund IfADo haben mit Kollegen aus anderen europäischen Ländern nun eine Methode entwickelt, die erstmals einen genauen Blick auf die Stammzelldifferenzierung von Leberzellen ermöglicht. Wie das Team im Journal of Hepatology (2015, Online-Veröffentlichung) berichtet, gelang es ihnen auf Basis von Genanalysen und mittels mathematischer Modelle verschiedene Zelltypen systematisch miteinander vergleichbar zu machen.
| Mehr auf biotechnologie.de |
News: Parkinson-Therapie mit Stammzellen aus der Nase |
Für die Tests nutzten die Forscher Leberzellen, sogenannte Hepatozyten, sowie aus Stammzellen gezüchtete hepatozytenähnliche Zellen. Konkret schufen sie ein mathematischer Modell, dass die Vielzahl der Gene in den Zellen nach Funktions- und Regulationsprinzipien bündelt. So wurden etwa Gene zusammengefasst, die für die Bildung von Proteinen wie Stoffwechselenzymen oder aber für die Zellreproduktion verantwortlich sind. Bei einer echten Hepatozyte, ist die Bildung von Proteinen wie Cytochrom (P450) und Sulfotransferase enorm wichtig, da sie beim Abbau giftiger Substanzen in der Leber helfen. Hingegen sind Gene, die den Zellzyklus bestimmen, bei Leberzellen weniger ausgeprägt. Der Vergleich ergab: die im Labor vermehrten hepatozytenähnlichen Zellen war bei bestimmten wesentlichen Genbündeln, die zum Beispiel für die Bildung von Proteinen in der Leber verantwortlich sind, der echten Leberzelle sehr ähnlich. Bei anderen Gengruppen fanden die Forscher dagegen eher eine Ähnlichkeit zu Darmzellen, zumindest, was ihre Funktion betrifft. Die Studie zeigte auch, welche Mechanismen und Gene für die Ausbildung der unterschiedlichen Zelltypen verantwortlich sind. Dank der neuen Methode können die Wissenschaftler nun exakt bestimmen, wie weit sich die gezüchteten Zellen von ihren Vorbildern unterscheiden, ob diese auf dem richtigen Weg sind und welche Genbündel noch stärker entwickelt werden müssen, um dem Original zu entsprechen. Die Forscher haben damit nicht nur ein wichtiges Werkzeug für eine Stammzelltherapie bei Lebererkrankungen in der Hand. Mithilfe des Verfahrens könnten auch Wirkstoffe an hepatozytenähnlichen Zellen getestet werden.
© biotechnologie.de/bb
Lysando: Phagen-Waffe gegen Problemkeime
-
 <ic:message key='Bild vergrößern' />
<ic:message key='Bild vergrößern' />
- In ihren Laboren bei München entwickelt die Lysando AG einen Wirkstoff, der Phagenproteine aus Viren bildet und Bakterien angreift. Quelle: Dreaming Andy - Fotolia
Die Biotech-Firma Lysando hat neue Studiendaten zu neuartigen Antibiotika-Wirkstoffen, den Artilysinen, vorgestellt.
Multirestistente Keime sind ein globales Problem. Das hat auch die Politik erkannt und das Thema auf Initiative von Bundeskanzlerin Angela Merkel auf die Agenda des derzeit laufenden G7-Gipfels in Elmau gesetzt. Auch die Pharmaindustrie hat nach längerer Pause die Forschung und Entwicklung neuer sowie alternativer Antibiotika-Wirkstoffe wieder aufgenommen. So stellt die Lysando AG mit Sitz in Liechtenstein und Laboren in Regensburg in der vergangenen Woche die Ergebnisse einer weiteren präklinischen Studie zu dem auf Basis von Phagenproteinen entwickelten Wirkstoff gegen resistente Keime vor.
| Mehr auf biotechnologie.de |
News: MRSA: Mit Killerenzym gegen Krankenhauskeime |
„Artilysine wirken gezielt gegen pathogene und multiresistente Problemkeime wie Pseudomonas MRSA, Acinetobacter und Neisseria“, erklärt die stellvertretende Forschungsleiterin der Lysando AG, Kristin Hasselt. Artilysine sind künstlich hergestellte Proteine, die auf natürlichen Grundsubstanzen basieren. Sie sollen die krankheitserregenden Bakterien erkennen und zerstören und diese durch den hohen Zellinnendruck regelrecht zum Aufplatzen bringen. Die gesunde Bakterienflora, das Mikrobiom, wird dagegen nicht angegriffen und bleibt erhalten. Wie das Unternehmen mitteilt, zeigte eine erste klinische Observation bei einem Patienten mit der Lungenkrankheit Cystischer Fibrose, dass die bakterielle Besiedlung des so erkrankten Organes durch ein Artilysin erheblich stärker reduziert werden kann als mit Antibiotika. Bei der Cystischen Fibrose (CF) handelt es sich um eine genetisch bedingte Erkrankung, die bewirkt, dass die Lunge ein sehr zähes Sekret produziert, das wiederum ein Nährboden für Bakterien ist. Auch in Tierversuchen gab es positive Ergebnisse. So konnte eine Sepsis durch Pseudomonaden bei Mäusen durch die intravenöse Gabe eines Artilysins erfolgreich behandelt werden. Unerwünschte negative Reaktionen, auf das Mittel seien dabei nicht aufgetreten, berichtet Lysando. Einen ganz ähnlichen Ansatz beim Kampf gegen multiresistente Keime verfolgt die Hyglos GmbH (mehr...). Das Unternehmen aus Bernried stellte mit HY-133 einen Medikamentenkandidaten vor, der ebenfalls Phagenproteine aus Viren bildet und Bakterien angreift.
© biotechnologie.de/bk
Vielversprechender Test mit Asthma-Impfstoff
-
 <ic:message key='Bild vergrößern' />
<ic:message key='Bild vergrößern' />
- Spray adé: Die Sterna Biologicals entwickelt einen auf enzymatisch wirksamer DNA beruhenden Impfstoff. Quelle: Pix4U/fotolia.de
Hoffnung für Asthma-Kranke: Die Sterna Biologicals GmbH & Co. KG hat positive Ergebnisse einer frühen klinischen Studie mit dem auf enzymatisch wirksamer DNA beruhenden Impfstoff SB010 vorgelegt.
In einem Beitrag für das New England Journal of Medicine wurden die wichtigsten Resultate einer Phase Ib/IIa-Studie vorgestellt. Wie das Autorenteam um den Mediziner Harald Renz von der Philipps-Universität Marburg berichtet, schwächten sich die Beschwerden von Asthmapatienten um bis zu 34 Prozent ab, wenn sie das Präparat SB010 über einen Zeitraum von 28 Tagen täglich inhalierten.
| Mehr auf biotechnologie.de |
News: Asthma: Fehlender Chloridtransporter sorgt für Atemnot |
„Unser Wirkstoff SB010 ist das erste Beispiel einer völlig neuen Wirkstoffklasse, der DNAzyme“, erläutert Renz, der das Institut für Laboratoriumsmedizin an der Uni Marburg leitet. Darunter versteht man künstliche DNA-Moleküle, die enzymatisch aktiv sind. SB010 hemmt den Transkriptionsfaktor GATA-3, der für die Entzündungsreaktion und damit für einen Teil der Asthmasymptome verantwortlich ist. Die typischen Atemprobleme beim Asthma rühren von der Verengung der Luftröhre her und können auch nicht-entzündlich bedingt sein. Der Wirkstoffkandidat SB010 wurde von den Forschern zunächst an der Universität Marburg entwickelt und 2007 schließlich in das Spin-off Sterna Biologicals eingebracht. Asthma ist mit zirka 300 Millionen Betroffenen eine der häufigsten Krankheiten weltweit „Nach neuesten Forschungsergebnissen ist davon auszugehen, dass etwa 50 Prozent aller Asthmatiker unter allergischem Asthma leiden“, hebt Studienleiter Norbert Krug hervor, der Ärztliche Direktor am Fraunhofer-Institut für Toxikologie und Experimentelle Medizin (ITEM) in Hannover. „Weitere klinische Untersuchungen zu SB010 mit größeren Patientengruppen mit Asthma halte ich für äußerst sinnvoll“, betont er.
© biotechnologie.de/bk