Hepatitis-B-Viren mit ihren eigenen Waffen schlagen
-
 <ic:message key='Bild vergrößern' />
<ic:message key='Bild vergrößern' />
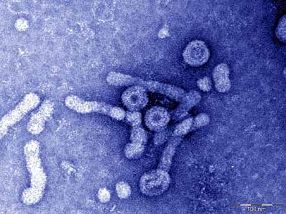
- Elektronenmikroskopische Aufnahme von Hepatitis-B-Viren. Quelle: Universitätsklinikum Heidelberg/ Abteilung Molekulare Virologie
06.03.2008 -
Gegen Hepatitis-B-Viren existiert zwar eine Impfung, dennoch sterben weltweit jedes Jahr rund 500.000 Menschen an Leberschäden als Folge einer Infektion mit diesen Erregern. Wissenschaftler sind deshalb schon seit langem auf der Suche nach alternativen Wirkstoffen, die eine Infektion wirksam bekämpfen bzw. verhindern können. Ein Konsortium aus Heidelberger und Hamburger Forschern setzt nun auf einen neuen Ansatz. Wie sie im Fachmagazin Nature Biotechnology (2008, 24. Februar Online) berichten, konnte ein künstlich im Labor hergestelltes Peptid bei Mäusen eine Hepatitis-B-Infektion wirksam verhindern. Die Forscher wollen die Viren dabei mit ihren eigenen Waffen schlagen: Beim Peptid handelt es sich um ein Teilstück der Virushülle, das normalerweise für den Eintritt der Viren in die Leberzelle notwendig ist.
Mit etwa 350 Millionen chronisch infizierter Menschen ist Hepatitis B weltweit die häufigste Virusinfektion. Neben Hepatitis C gilt sie als wichtigste Ursache für chronische Lebererkrankungen, die zu Leberzirrhose oder Leberkrebs führen können. Wie jedes Virus bedarf auch das HBV einer Wirtszelle. Diese wird befallen und so umprogrammiert, dass immer neue Viren produziert und freigesetzt werden.
| Hepatitis B |
| Es wird zwischen akutem und chronischem Verlauf unterschieden, wobei ersterer in 90 Prozent der Fälle auftritt und oft unbemerkt bleibt. Bei einer chronischen Hepatitis B ist die Leber dauerhaft entzündet. |
Der molekularbiologische Prozess, der hinter einer solchen Umprogrammierung steckt, ähnelt denen von sogenannten Retroviren wie dem Aids-auslöseden HI-Virus: Wenn Hepatitis-B-Viren (HBV) einmal in die Zelle gelangt sind, können sie sich mithilfe des Enzyms Reverse Transkriptase ins Genom der Zelle integrieren und auf diese Weise die eigene Vermehrung über den Zellapparat in Gang setzen.
Für eine Therapie heißt das, dass ein Auslöschen der Erreger extrem schwierig und mit heutigen Mitteln noch nicht möglich ist. Nach überstandener akuter Infektion gehen die Viren vielmehr in einen Ruhezustand über, aus dem sie aber auch wieder reaktiviert werden können - beispielsweise durch Organtransplantationen, Chemotherapien oder anderer retroviraler Infektionen.
Sie wollen sich über Infektionskrankheiten in Deutschland informieren? Das Robert-Koch-Institut ist die erste Anlaufstelle für Daten und Fakten. Der letzte Bericht zum Thema Hepatitis ist im November 2007 erschienen. Bericht 49/2007: Download als PDF Web: www.rki.de |
Seit 1986 Impfung gegen Hepatitis-B möglich
Dank intensiver Forschung ist es jedoch gelungen, einen Impfstoff zu gewinnen, der für die Mehrheit einen wirksamen Schutz gegen HBV bietet. Seit 1986 ist er auf dem Markt und wird von der Ständigen Impfkommission (StiKo) bereits im Kindesalter empfohlen. Die Erfahrungen damit haben gezeigt, dass ungefähr fünf Prozent der Geimpften darauf jedoch nicht ansprechen und sich trotzdem infizieren können. Nach Angaben des Robert-Koch-Instituts treten akute HBV-Infektionen in Deutschland allerdings sehr selten auf und sind seit 1997 in der Summe tendenziell rückläufig. Im Jahr 2006 wurden rund 1200 Fälle gezählt. Betroffen sind vor allem Männer zwischen 25 und 29 Jahren. Darüber hinaus leiden derzeit ca. 300.000 Menschen an einer chronischen Hepatitis B.
Für solche Patienten bietet oft nur eine Lebertransplantation die Chance auf langfristige Hilfe. Eine solche führt jedoch nur dann zum Erfolg, wenn die Leber nach der Transplantation nicht erneut von Viren befallen wird, die womöglich noch im Empfänger zirkulieren. Ohne Transplantation bleiben wiederum nur Medikamente, die über einen langen Zeitraum eingenommen werden müssen. Eine Klasse basiert dabei auf einer gezielten Blockierung des Enzyms Reverse Transkriptase und greift damit in den Vermehrungszyklus der Viren ein. Allerdings haben Studien bereits gezeigt, dass eine solche Behandlung zu resistenten Viren führen kann. Bei einer anderen existierenden Therapie werden wiederum Interferone als Medikamente eingesetzt, die die körpereigene Immunantwort stimulieren und somit im Kampf gegen HB-Viren helfen. Beide Behandlungsformen können die Viren an sich jedoch nicht auslöschen, zudem spricht nur rund ein Drittel der Patienten überhaupt erfolgreich auf diese Therapien an.
Kompetenznetz Hepatitis: 120 Experten unter einem Dach
Schon seit langem ist die Wissenschaft deshalb auf der Suche nach alternativen Wirkstoffen, die sowohl als Impfstoff als auch zur Behandlung der chronisch Infizierten eingesetzt werden können. Dem Kampf gegen Hepatitis-Viren hat sich in Deutschland das eigens hierzu im Jahr 2002 gegründete Kompetenznetz Hepatits (Hep-Net) verschrieben, das vom Bundesministerium für Bildung und Forschung (BMBF) unterstützt wird. Erst im Jahr 2007 wurde für weitere drei Jahre eine Förderung in Höhe von 2,6 Millionen Euro vergeben. Die Zentrale des Kompetenznetzes befindet sich an der Medizinischen Hochschule Hannover (Sprecher: Prof. Dr. M. P. Manns). Kernstück des Netzwerkes sind Modellregionen im ganzen Land, in denen flächendeckend Ärzte und Wissenschaftler zusammenarbeiten, epidemiologische Daten sammeln und einen kontinuierlichen Informationsaustausch pflegen. Auf diese Weise konnten alle namhaften Experten (rund 120) auf dem Gebiet der Hepatitis in Deutschland zusammengeführt werden. Neben den Forschern an Universitätskliniken werden Krankenhäuser, niedergelassene Ärzte und Patienten-Selbsthilfegruppen in die Arbeit eingebunden.
| Weitere Infos zur aktuellen Arbeit bei den Forschergruppen |
Am Universitätsklinikum Heidelberg: hier klicken Am Universitätsklinikum Hamburg-Eppendorf: hier klicken |
Auch das Team um Stephan Urban vom Universitätsklinikum Heidelberg ist im Hep-Net vertreten und konzentiert sich dabei insbesondere auf die Analyse der ersten Schritte im Laufe einer HBV-Infektion. Bereits im Jahr 2000 gelang es ihm zusammen mit weiteren Kollegen in der Hülle des HB-Virus einen bestimmten Eiweißbestandteil (Peptid) zu entdecken, der über einen oder mehrere Rezeptoren nach dem Schlüssel-Schloss-Prinzip für das Eindringen des Erregers in die Leberzelle notwendig ist (EMBO, 2000, Vol. 15, S. 1217-27). Parallel dazu entwickelte Urban schließlich gemeinsam mit Kollegen vom französischen Institute nationale de la santé et de la recherche médicale (INSERM) ein spezielles Zellsystem (HepaRG), mit dem sich der Verlauf einer HBV-Infektion – insbesondere die ersten Schritte – besser als bisher auf molekularer Ebene untersuchen lässt (PNAS, 2002, Vol. 99, S. 15655-60).
Das Netzwerk „Systembiologie der Leber“ (HepatoSys) hat sich zum Ziel gesetzt, die Leber als Modell für systembiologische Analysen zu nutzen. Es wurde im Rahmen einer Förderinitiative des Bundesministeriums für Bildung und Forschung (BMBF) im Jahr 2004 ins Leben gerufen. |
Erster Erfolg: Infektion im Tiermodell verhindert
Um den Ansatz aber auf seine tatsächliche therapeutische Wirksamkeit in vivo zu testen, brauchten die Forscher darüber hinaus ein Tiermodell. Das Problem: HBV infiziert natürlicherweise außer dem Menschen nur Schimpansen. Experimente mit diesen Tieren unterliegen jedoch vielen Restriktionen. Aus diesem Grund hatte der Hamburger Forscher Jörg Petersen vom Univeristätsklinikum Hamburg-Eppendorf gemeinsam mit Kollegen vom Heinrich-Pette-Institut bereits im Jahr 2001 ein Mausmodell entwickelt, bei dem ein Teil der Mausleber durch menschliche Leberzellen ersetzt wird (Hepatology, 2001, Vol. 33, S. 981-988). Damit kann eine HBV-Infektion nun in allen ihren Stadien in einem lebenden Tiermodell analysiert werden.
Gemeinsam mit seinen französischen Kollegen hat Urban schließlich das Peptid aus der Virushülle im Labor künstlich nachbauen können und zunächst am HepaRG-Zellsystem getestet. Mit Erfolg - schon geringe Dosen reichten, um eine Infektion komplett zu verhindern. (Journal of Virology, Vol. 79(3), S.1613-22) Gemeinsam mit Petersen wiederum hat Urban die Peptide im Anschluss im lebenden Mausmodell auf ihre Wirksamkeit untersucht. Wie die Wissenschaftler jetzt im Fachmagazin Nature Biotechnology (2008, 24. Februar, Online) berichten, zeigte sich dieses Peptid nun auch hier effektiv: Es bindet an die Leberzellen und verhindert somit ein Eindringen der Viren. Die Infektion wird auf diese Weise schon ganz am Anfang gestoppt. Keines der so behandelten Tiere zeigte jedenfalls eine Infektion. „Bereits sehr geringe Mengen des Wirkstoffs genügen“, erläutert Urban und zeigt sich hoffnungsvoll.
Die Forscher glauben, dass sich die Peptide tatsächlich als neuer Impfstoff einsetzen lassen bzw. zur Verhinderung einer erneuten Infektion nach Lebertransplantationen eignen. Weitere Studien sollen nun klären, ob sich der Ansatz auch für die Behandlung bereits infizierter Patienten nutzen lässt. Im Rahmen des Kompetenznetz Hepatitis und des Förderprogramms „Innovative Therapieverfahren auf molekularer und zellulärer Basis“ fließen insgesamt 1,8 Millionen Euro vom BMBF in die präklinischen Arbeiten. 1,6 Millionen davon gehen nach Heidelberg.