Wochenrückblick KW 12
Rückblick auf Kalenderwoche 12
Für den Zeitraum vom 17. bis 24. März 2014 hat biotechnologie.de für Sie die wichtigsten Nachrichten aus der Biotech-Branche zusammengestellt.
Molekularer Schalter für Epilepsie entdeckt
-
 <ic:message key='Bild vergrößern' />
<ic:message key='Bild vergrößern' />
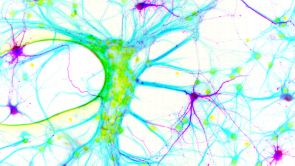
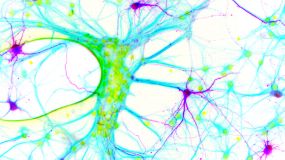
- Um zu erkennen, welche Nervenzellen im neuronalen Netzwerk den veränderten Glycinrezeptor herstellen, haben Forscher einen zusätzlichen Genabschnitt eingeschleust, der für ein Fluoreszenzprotein kodiert und die Nervenzellen aufleuchten lässt (lila dargestellt). Quelle: Jochen Meier/ Copyright: MDC
Forscher am Berliner Max-Delbrück-Centrum für Molekulare Medizin (MDC) haben einen neuen molekularen Schalter entdeckt, der bei Epilepsie die verschiedenen Symptome reguliert.
Krämpfe, Zuckungen, Bewusstlosigkeit aber auch auffälliges Schmatzen sind typische Anzeichen für einen epileptischen Anfall. Die Ursachen der Erkrankung müssen nicht unbedingt vererbt sein, sondern können ebenso durch chronischen Stress oder Umweltfaktoren ausgelöst werden. Warum die Symptome von Patient zu Patient verschieden sind, haben Forscher am Berliner MDC nun aufgedeckt. Das Team um den Neurobiologen Jochen Meier hatte sich bei den Untersuchungen auf den Glycinrezeptor konzentriert, der als hemmender Neurotransmitter-Rezeptor aus der Rückenmarkforschung bekannt ist. Bereits in früheren Studien konnte er beweisen, dass dieses Protein bei Patienten mit therapieresistenter Temporallappenepilepsie molekular verändert ist. Bei Versuchen an Mäusen fanden die Forscher nun heraus, wie es dazu kommt.
| Mehr auf biotechnologie.de |
News: Mit Licht Schmerzen ausschalten |
Wie die Wissenschaftler im Fachmagazin Journal of Clinical Investigation (2014, Online-Vorabveröffentlichung) berichten, kommt die molekulare Veränderung des Glycinrezeptors im geschädigten Gewebe von Epilepsiepatienten durch eine sogenannte „RNA-Editierung“ zustande. Beim Umschreiben der in den Genen enthaltenen DNA-Textbausteine in RNA werden einzelne Buchstaben durch andere ersetzt. Verantwortlich dafür sind Enzyme. Die Studien ergaben, dass der durch RNA-Editierung veränderte Glycinrezeptor an den Präsynapsen gebildet wird, die elektrische Impulse durch die Freisetzung eines Neurotransmitters an andere Nervenzellen weitergeben. Dadurch wird die Funktion der ausgewählten Nervenzelltypen verstärkt, wodurch das gesamte System der neuronalen Kommunikation aus dem Gleichgewicht gerät. Abhängig davon, ob erregend oder hemmend wirkende Nervenzellen den Rezeptor anschalteten, waren die Mäuse in ihren kognitiven Fähigkeiten einschließlich Gedächtnisbildung eingeschränkt oder zeigten vermehrt Angstzustände. „Unser neues Tiermodell legt nahe, dass dasselbe Molekül zu den vielseitigen Symptomen wie kognitive Dysfunktion, also Beeinträchtigung der Hirnleistung, oder Angst von Epilepsiepatienten beitragen kann, je nachdem in welchem Nervenzelltyp es vorkommt“, erläutert Meier. Die Berliner Forscher haben damit einen Krankheitsmechanismus aufgedeckt, von dem sie hoffen, dass dieser neue Therapieansätze für Epilepsiepatienten eröffnet.
© biotechnologie.de/bb
Werkzeuge für die individualisierte Medizin
-
 <ic:message key='Bild vergrößern' />
<ic:message key='Bild vergrößern' />
- Das Bundesministerium hat eine neue Richtlinie zur Förderung der individualisierten Medizin vorgelegt. Quelle: Wladimir Bulgar -fotolia / ©SL
Mit einer neuen Fördermaßnahme will das Bundesforschungsministerium die Entwicklung innovativer Methoden und Werkzeuge für eine passgenauere Versorgung von Patienten vorantreiben.
Im Zentrum der Förderung stehen Maßnahmen, die zur Umsetzung der individualisierten Medizin in der präklinischen aber auch klinischen Forschung dringen benötigt werden, eine breite Anwendung finden und von grundsätzlicher Bedeutung sind. Konkret werden beispielsweise gefördert: die Entwicklung neuer Werkzeuge und Dienstleistungen für die Forschung und Entwicklung, Methoden zur Verknüpfung und Nutzung multimodaler Informationen wie Bildgebungsdaten oder Konzepte zur IT-Sicherheit und zum Datenschutz. Darüber hinaus sollen geschlechterspezifische Behandlungsmethoden bei den einzelnen Forschungsvorhaben verstärkt in den Fokus gerückt werden.
Die neue Richtlinie sieht eine Förderung von Einzelvorhaben aber auch Verbundprojekten über einen Zeitraum von bis zu drei Jahren vor. Bewerben können sich sowohl stattliche- und nicht staatliche Hochschulen aber auch außeruniversitäre Einrichtungen und Unternehmen. Entsprechende Projektskizzen können bis spätestens 30. Juni 2014 beim Projektträger im DLR (Ansprechpartner: Nanette Kälin und Bettina Peters) eingereicht werden. Die Förderung erfolgt im Rahmen des Aktionsplanes „Individualisierte Medizin“, der vom BMBF im April 2013 ins Leben gerufen wurde. Für Konzepte zur Erforschung neuer individueller Therapien stehen bis 2016 insgesamt 100 Millionen Euro zur Verfügung. Diese Finanzierung ist wiederum Teil des von der Bundesregierung 2010 verabschiedeten Gesundheitsforschungsprogramms, in dem die „Individualisierten Medizin“ eine bedeutende Rolle einnimmt.
Zur Ausschreibung auf der BMBF-Webseite: hier klicken
© biotechnologie.de/bb
Genmuster der Vergesslichkeit
-
 <ic:message key='Bild vergrößern' />
<ic:message key='Bild vergrößern' />
- Forscher haben nachgewiesen, dass eine bestimmte Genvariante Vergesslichkeit fördert. Quelle: Mat Hayward -fotolia / ©SL
Psychologen der Universität Bonn haben nachgewiesen, dass eine bestimmte Genvariante zu Vergesslichkeit führt. Dabei handelt es sich um eine Version des Dopamin-D2-Rezeptor-Gens (DRD2).
Wer kennt es nicht? Schlüssel verlegt, Parkplatz vergessen, PIN-Nummer entfallen – manchen passiert es häufig, anderen wiederum nie. Aber wieso? „Eine familiäre Häufung der Fehleranfälligkeit lässt vermuten, dass bei diesen Aussetzern genetische Einflüsse vorliegen“, sagt Sebastian Markett von der Abteilung Differentielle und Biologische Psychologie der Universität Bonn. Wie die Forscher in der aktuellen Ausgabe des Fachjournals Neuroscience Letters (2014, Online-Vorabveröffentlichung) berichten, könnte eine Variante des DRD2-Gens die Schusseligkeit begünstigen. Die beiden möglichen Varianten unterscheiden sich in nur einer einzigen Base der Gensequenz. Das fanden die Psychologen anhand molekularbiologischer Analysen von Speichelproben heraus, die sie insgesamt 500 Männern und Frauen entnommen hatten.
| Mehr auf biotechnologie.de |
Um zu klären, inwiefern sich der genetische Unterschied im alltäglichen Verhalten widerspiegelt nahmen die Probanden anschließend an psychologischen Tests teil. Dabei schätzten sie ihre Schusseligkeit ein: Wie oft werden Namen vergessen, wie häufig wird der Schlüssel verlegt? Außerdem wurden bestimmte Faktoren zur Impulsivität abgefragt: Wie leicht lassen sich die Testpersonen von ihren eigentlichen Aufgaben ablenken? Wie lange können sie sich konzentrieren? Das Ergebnis: Schusseligkeitssymptome ließen sich offenbar eindeutig einer Genvariante von DRD2 zuordnen, bei der die Base Thymin anstelle von Cytosin häufiger an einer bestimmten Stelle in der Sequenz vorkommt. Bei diesem Gentyp, sei die Aufmerksamkeit und das Gedächtnis des Trägers geringer ausgeprägt, heißt es in der Publikation. „Dieses Ergebnis deckt sich sehr gut mit den Resultaten anderer Studien“, betont Markett. DRD2 spielt eine wichtige Rolle bei der Signalweiterleitung in die Stirnlappen. Es dient gewissermaßen als Taktgeber, weil es an der Dopaminbindung im Gehirn beteiligt ist. Gibt der molekulare Taktgeber den falschen Tempus an, kommt das Gehirn durcheinander.
© biotechnologie.de/bs
Millionen für neues Malaria-Kooperationsprojekt
-
 <ic:message key='Bild vergrößern' />
<ic:message key='Bild vergrößern' />
- Forscher der Universität Heidelberg haben gemeinsam mit der 4SC Discovery GmbH begonnen, ein neues malaria-Mittel zu entwickeln. Quelle: James D. Gathany
Forscher der Universität Heidelberg haben gemeinsam mit der 4SC Discovery GmbH begonnen, ein neues Malaria-Medikament zu entwickeln. Das Projekt wird mit 1,3 Millionen Euro öffentlich gefördert.
Die Forschungsarbeiten an der Uniklinik Heidelberg sind Teil des Schwerpunktprogramms Malaria vom Deutschen Zentrum für Infektionsforschung (mehr...). Gemeinsames Ziel ist es, einen von 4SC Discovery entdeckten Wirkstoff bis zum Ende der präklinischen Phase zu entwickeln. Dafür erhält die Forschungstochter der 4SC AG öffentliche Fördermittel in Höhe von 1,3 Millionen Euro. Dies ermögliche es, die Entwicklung der Substanz „ohne wesentliche eigene Aufwendungen voranzutreiben“ sagte Daniel Vitt, der Geschäftsführer der 4SC Discovery GmbH und Forschungsvorstand der 4SC AG. In den kommenden beiden Jahren soll nun die Wirkstoffformulierung für die intravenöse und die orale Verabreichung optimiert sowie die GMP-Produktion aufgebaut werden.
| Mehr auf biotechnologie.de |
| News: ERA-Net zur Erforschung von Infektionskrankheiten News: Mit Synthetischer Biologie zum Malariamittel News: Malaria-Impfung: Etappenziel erreicht |
4SC Discovery zeichnet innerhalb der Partnerschaft für die Koordinierung und Durchführung der präklinischen Studien verantwortlich. Nach Abschluss der Arbeiten könnte der Wirkstoffkandidat dann an einen Entwicklungspartner auslizenziert werden. Das Projekt selbst in die klinische Phase zu bringen, plant 4SC offenbar nicht, es liege „außerhalb der Kernindikationsfelder Krebs- und Autoimmunerkrankungen“, heißt es. Zur chemischen Natur des Wirkstoffs hielten sich die beiden Projektpartner bedeckt, Details wurden nicht bekannt. In den ersten Tests hat die Substanz jedoch offenbar überzeugt. Sowohl in der Zellkultur als auch im Tiermodell konnten die Erreger der Malaria, die einzelligen Plasmodien, abgetötet werden. Auch gegen heutige Malaria-Arzneien resistente Erreger seien mit dem neuen Mittel offenbar erfolgreich bekämpft worden. „Malaria ist nach wie vor eine der wichtigsten ungelösten Infektionskrankheiten der Menschheit“, sagte der am Projekt beteiligte Mediziner Michael Lanzer, Leiter der Abteilung Parasitologie am Department für Infektiologie am Universitätsklinikum Heidelberg. Laut Weltgesundheitsorganisation (WHO) waren 2013 immer noch 3,4 Milliarden Menschen in 97 Ländern von einer Ansteckung mit Malaria bedroht. 2012 gab es ca. 207 Millionen Malaria-Erkrankungen und etwa 627.000 Menschen starben an der Tropenkrankheit, die durch Anophelesmücken übertragen wird.
© biotechnologie.de/bk