Neuartige Immuntherapie gegen Krebs
-
 <ic:message key='Bild vergrößern' />
<ic:message key='Bild vergrößern' />
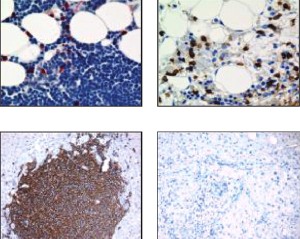
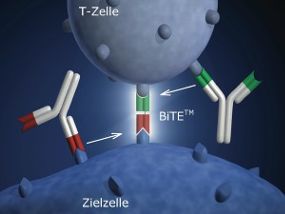
- Die Immuntherapie basiert auf Antikörpern mit zwei Greifarmen, die sowohl an die T-Zelle als auch an die Krebszelle binden können. Quelle: Micromet
22.08.2008 -
Im Kampf gegen Krebs gibt es unterschiedliche Ansätze. Einer besteht darin, das körpereigene Immunsystehm so aufzurüsten, dass es sich gegen die Tumorzellen selbst zur Wehr setzen kann. Deutsche Forscher der aus der Ludwig-Maximilians-Universität ausgegründeten Biotech-Firma Micromet haben sich diesem Ziel verschrieben und können jetzt einen ersten Erfolg verbuchen. Wie sie gemeinsam mit Kollegen aus den Universitätskliniken in Würzburg, Essen, Ulm und Mainz im Fachmagazin Science (2008, Vol. 321, S. 974 – 977) berichten, hat ein neuartiger, vom Unternehmen entwickelter Antikörper in einer ersten Studie an Patienten mit Lymphdrüsenkrebs hoffnungsvolle Ergebnisse gezeigt. Auf alle bislang verfügbaren Medikamente hatten die Betroffenen nicht mehr angesprochen, die neue Therapie hingegen wirkte.
Es ist eine alte Idee der Medizin, das Immunsystem im Kampf gegen Krebs aufmarschieren zu lassen und sich auf die körpereigenen Heilungskräfte zu stützen. Eigentlich kann der menschliche Organismus nämlich Krebszellen attackieren, insbesondere im Anfangsstadium der Erkrankung. Doch die Attacke ist nicht effektiv genug, irgendwann übernehmen die Krebszellen die Kontrolle. „Meiner Ansicht nach muss sich die Menschheit nur deshalb mit Krebserkankungen herumschlagen, weil die Killerzellen des Immunsystems irgendwann die Kontrolle über die Tumore verlieren“, so Patrick Bäuerle, Forschungsvorstand von Micromet, in der Süddeutschen Zeitung (2008, 16. August, Ressort Wissen).
| Mehr zum Thema auf biotechnologie.de |
| Dossier: Biotechnologie und Krebs |
Im Jahr 1993 wurde die Firma aus dem Institut für Immunologie der Ludwig-Maximilians-Universität München ausgegründet – angestoßen vom Institutsleiter Gerd Riethmüller, der an Immuntherapien gegen Krebs auf der Basis seiner Kenntnisse zu Mikrometastasen gearbeitet hat. Diese schon in einem sehr frühen Stadium der Krankheit ausgesäten Zellen haben der Firma auch ihren Namen gegeben. Die Geschichte des Unternehmens hat bereits einige Höhen und Tiefen erlebt, zuletzt machte Micromet 2006 mit einem Reverse Merger Schlagzeilen. Anstatt in Europa an die Börse zu gehen, haben die Münchner die bereits an der Nasdaq notierte US-amerikanische CancerVax Corp. als Hülle übernommen. Damit wurde die Firmenzentrale der neuen Micromet Inc. in die USA verlegt, Forschung und Entwicklung findet aber nach wie vor in München statt.
Wirkungsvolle Antikörper mit zwei Greifarmen
Die Entwicklung von sogenannten bispezifischen Antikörpern hat Micromet seit Ende der 90er Jahre verfolgt. Diese ganz neue Medikamentenklasse verfügt über zwei Molekülarme und ist ein kompliziertes gentechnisches Konstrukt auf der Basis von Einzelketten-Antikörpern. Normalerweise können Antikörper nur an eine Art von Molekülen binden, die Münchner Forscher haben ihm jedoch mithilfe ihrer hauseigenen BiTe-Technologie zwei Greifarme verpasst, die jeweils unterschiedliche Moleküle binden können. Der eine dockt an Rezeptoren an, die vermehrt auf der Oberfläche von bestimmten Krebszellen vorkommen (CD19). Der andere Arm bindet an einen Rezeptor (CD3) auf bestimmten weißen Blutkörperchen, den T-Zellen, die ein Teil der körpereigenen Immunabwehr darstellen.
Durch die Verbindung zwischen Krebs- und T-Zelle wird letztere ohne weitere stimulierende Faktoren derart aktiviert, dass sie die Tumorzellen auflösen kann – die Immunabwehr wird also angeregt, sich selbst gegen den Krebs zu wehren. Die Entwicklung dieses Ansatzes hat einige Jahre in Anspruch genommen. Erst 2006 konnten die Wissenschaftler klären, wie die durch die Antikörper aktivierten T-Zellen die Krebszellen effektiv zerstören können (Molecular Immunology, 2006, Vol. 43, S. 763-771). Demnach schaffen es die bispezifischen Antikörper, dass die T-Zellen den Krebszellen eine Art tödlichen Kuss geben – über den toxische Substanzen in die Tumorzellen eindringen können, was zu deren Vernichtung führt. „Wir können die T-Zellen auf den Krebs abrichten“, erläuterte Bäuerle das Potential des neuen Wirkstoffs jüngst in der Financial Times Deutschland (FTD, 2008, 18. August). „Wenn sie mit dem Antikörper verknüpft werden, macht sie das richtig wild.“ Ohne den Antikörper würden die körpereigenen Killerzellen die Krebszellen regelrecht übersehen, mithilfe des Wirkstoffs erhalten sie eine Brille und packen zu.
| Immuntherapien |
... sind für Patienten in einer ersten klinischen Studie nicht ungefährlich, wie der Fall Tegenero gezeigt hat. Dort hatte die Gabe eines immunstimulierenden Antikörpers heftige Reaktionen ausgelöst. |
Hoffnungsvoller erster Praxistest bei Patienten mit Lymphdrüsenkrebs
Ob der Ansatz tatsächlich auch in der Praxis funktioniert, ist nicht immer selbstverständlich, wie der Fall Tegenero gezeigt hat (mehr…). Bei den Forschern von Micromet sieht es jedoch besser aus. Wie sie gemeinsam mit Kollegen aus Universitätskliniken in Würzburg, Essen, Ulm und Mainz im Fachmagazin Science (2008, Vol. 321, S. 974 – 977) berichten, haben die bispezifischen Antikörper in einer ersten klinischen Studie hoffnungsvolle Resultate gezeigt. Insgesamt wurden 38 Patienten mit Diagnose Lymphdrüsenkrebs (Non-Hodgkin-Lymphom) mit verschiedenen Dosen des Wirkstoffs behandelt. Die Betroffenen hatten auf bislang verfügbare Medikamente (Rituxan) und Chemotherapien nicht mehr angesprochen. Die Ergebnisse sind vielversprechend. Bei allen sieben Patienten, die letztlich mit der für weitere Studien ausgewählten Dosis behandelt wurden, ist die Krankheit zurückgegangen, so die Wissenschaftler in Science. Eine solch hohe Ansprechrate ist selten – und wohl auch ein Grund dafür, dass ein so angesehenes Fachblatt wie Science frühe Studienergebnisse eines Krebswirkstoffes veröffentlicht. Nichtsdestotrotz mussten die Studienteilnehmer zum Teil hohe Nebenwirkungen über sich ergehen lassen. Eine Immuntherapie ist immer auch eine hohe Belastung. Wenn T-Zellen aktiviert werden, dann sind ähnliche Symptome wie bei einer schweren Infektion im Gange. Jahrelang wurde deshalb nach der richtigen Dosis gesucht. "Man kann innerhalb von Minuten richtig krank werden", erläutert Georg Maschmeyer, Chefarzt am Potsdamer Klinikum Ernst von Bergmann in der FTD, der vor zehn Jahren bereits erste Versuche begleitet hat.
Und so vielversprechend die Ergebnisse auch sind, noch befinden sich die Wissenschaftler von Micromet ganz am Anfang. Bis der Wirkstoff mit dem Namen Blinatumomab, für den US-Firma MedImmune (jetzt Teil des britischen Pharmakonzern AstraZeneca) als Entwicklungspartner die teuren klinischen Studien finanziert, tatsächlich den Markt erreicht, werden noch Jahre vergehen. Bis dahin muss sich der Wirkstoff auch in großen Studien mit deutlich mehr Patienten beweisen - und hier bleiben oft auch hoffnungsvolle Kandidaten auf der Strecke. Anfang 2008 hat Micromet eine Studie der Phase II mit Patienten gestartet, die an Akuter lymphatischer Leukämie (ALL) leiden. Derzeit ist die Stimmung optimistisch. „Ich bin nach diesen Daten so mutig zu sagen, dass wir eine Chance haben“, sagte Bäuerle gegenüber der Süddeutschen Zeitung.